ITP治療の目標
ITP(免疫性血小板減少症)の治療目標は、必ずしも血小板数を正常に戻すことではなく、重篤な出血(非常にひどい出血)を予防できる血小板数(通常3万/µL以上)を維持することです。
治療中は血小板数の変動に注意しながら、必要に応じて薬剤の量を減らすなど調整していきます。
ドクターからのメッセージ
免疫性血小板減少症(ITP)と診断されたばかりで不安な患者さん、より良い治療を求めてこのページをご覧になられた方とご家族もおられると思います。ITPは血小板が減り出血が止まりにくい病気です。上手に治療をすれば、健康な方と同じように生活をすることができます。
血小板数を無理に正常化する必要はなく、目標値は約3万/μL以上と考えましょう。歯科治療、外科手術、妊娠前には、血液内科医と相談することがお勧めです。最近、新しいITP治療薬が増え、選択肢が広がりました。主治医とよく相談して自分が納得できる良い治療を選びましょう。お困りの時は、セカンドオピニオンを求めることをお勧めします。皆様の血小板数が安定して、より快適な生活を送れるよう願っています。
埼玉医科大学病院 血液内科 教授 宮川 義隆 先生
ITPの治療対象
ピロリ菌に感染していた場合

ヘリコバクター・ピロリ菌(ピロリ菌)への感染がITPの原因の一つとして知られています。そこで、ITPと診断された患者さんに対して、ピロリ菌に感染していないか検査します。ピロリ菌は胃の中に生息する細菌で、胃潰瘍(いかいよう)や十二指腸潰瘍の原因の1つです。
ピロリ菌に感染していた場合、除菌によって血小板数が増加することがあり、増加が期待できる割合は50〜70%とされています1)。そのため、まずは、ピロリ菌の除菌の治療を行います。
ピロリ菌に感染していなかった・除菌しても血小板数が増えなかった場合

ピロリ菌に感染していない・除菌できても血小板数が増えない場合は、出血症状と血小板数によって別のITP治療を始めるか判断されます。
血小板数が3万/μL以上で出血症状がない、あるいは症状が軽い場合
重篤な出血が起こるリスクは低いため、治療はせず経過観察していきます1)。
血小板数が2万/μL以上3万/μL未満で出血症状がない、あるいは症状が軽い場合
注意深く経過観察していきます。治療するかどうかは、患者さんの年齢や生活状況、他に持病があるかなど、出血するリスクを考慮しながら判断されます1)。
血小板数が2万/μL未満、あるいは出血症状が重篤な場合
患者さんの出血リスクを考慮して治療を開始します。特に血小板数1万/μL未満の重症型では消化管出血(便に血が混じる、口から血を吐く、尿に血が混じるなど)や脳出血を起こすことがあるため、積極的に治療していきます1)。
ITP治療の基本的な流れ
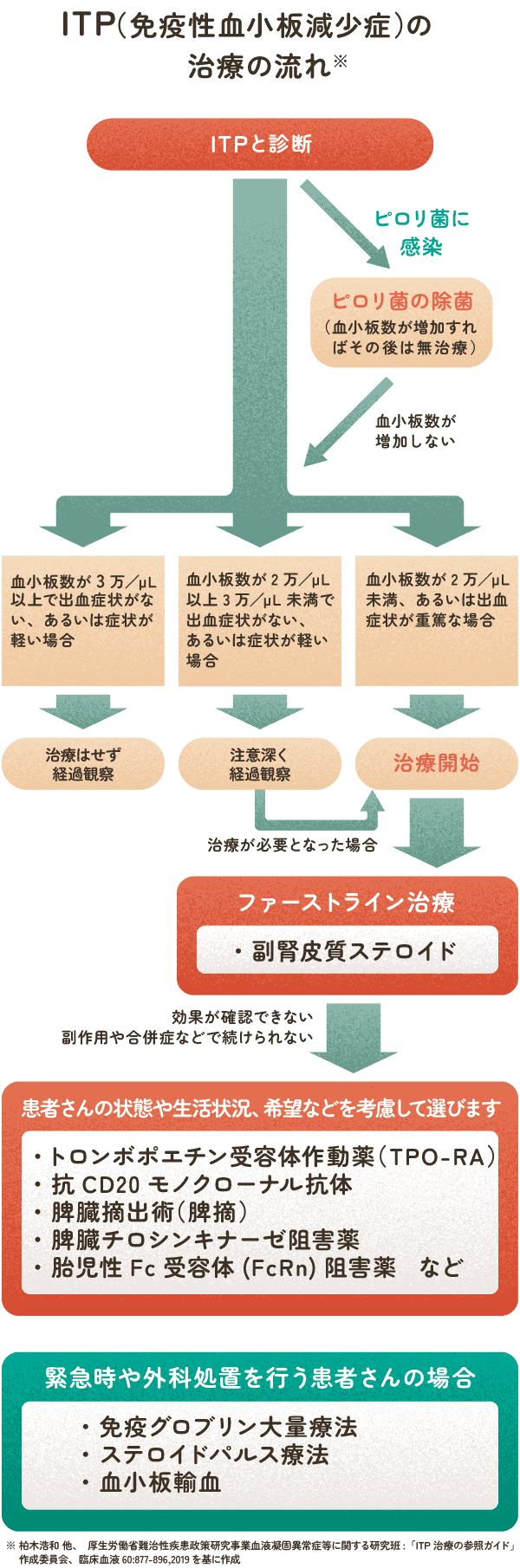
治療を開始する場合、まずはファーストライン治療として副腎皮質ステロイドが使用されます。副腎皮質ステロイドで効果が確認できない、副作用や合併症などによって投与が続けられない場合はトロンボポエチン受容体作動薬(TPO-RA)、抗CD20モノクローナル抗体、脾臓摘出術(脾摘)、脾臓チロシンキナーゼ阻害薬、胎児性Fc受容体(FcRn)阻害薬など、患者さんの状態や生活状況、希望などを考慮して選びます。
また、改めてITPかどうか再度確認することもあります。
緊急時や外科処置を行う患者さんの場合
血小板数が著しく減っていて(血小板数1万/μl以下)、消化管出血や脳出血などが起きているもしくはそれらが起こるリスクが高い緊急時、または抜歯や手術、分娩といった外科処置を行うため止血が必要な時は、免疫グロブリン大量療法、ステロイドパルス療法、血小板輸血で血小板数を増加させます。
患者さんの状態によっては免疫グロブリン大量療法、ステロイドパルス療法、血小板輸血を組み合わせて治療することもあります。
ITPの治療薬(治療法)について

副腎皮質ステロイド
ファーストライン治療で使われる治療薬です。
副腎皮質ステロイドは自己抗体の産生を抑えたり、抗体が結合した血小板が脾臓などで破壊されるのを抑制したりします。
薬の種類は飲み薬で、服用中は血小板数や出血症状が改善されているか確認しながら量を調整し、徐々に減らしていきます。
副作用として免疫機能の低下(感染症にかかりやすくなる)、糖尿病、消化性潰瘍(胃潰瘍など)、高血圧、脂質異常症、骨粗鬆症などが挙げられます。
トロンボポエチン受容体作動薬(TPO-RA)
トロンボポエチン受容体作動薬(TPO-RA)は、血小板を作る巨核球と呼ばれる細胞に作用し、血小板を増加させます。
薬の種類は注射薬(皮下注射)と飲み薬があります。どの薬を選択するかは、患者さんのライフスタイルなどを考慮して決定します。
副作用は薬剤にもよって異なりますが血栓症、肝機能障害、骨髄線維化などです。
抗CD20モノクローナル抗体
抗CD20モノクローナル抗体は、免疫細胞のB細胞を減少させて、B細胞が作る自己抗体を減らします。これにより、自己抗体によって減少した血小板数を回復させます。
薬の種類は注射薬(点滴静脈注射)です。
副作用として、薬剤を点滴中もしくは点滴後に現れる急性輸液反応(発熱や頭痛、発疹、皮膚や粘膜の腫れ・むくみ、せきなど)、B型肝炎ウイルスの再活性化、感染症にかかりやすくなる、好中球(白血球の一種)の減少などが挙げられます。
脾臓摘出(脾摘)
脾臓のB細胞では、自己抗体を作り出し、その自己抗体が結合した血小板を脾臓のマクロファージという細胞が破壊します。そこで、脾臓を摘出し(脾摘)、血小板を増やします。脾摘によって血小板数がコントロールできれば、副腎皮質ステロイドなどを使用しなくてよい場合があります。
出血にそなえ、手術前には血小板数をコントロールする必要があります。また、脾摘後は重症感染症の予防や血栓症に注意して生活します。
脾臓チロシンキナーゼ阻害薬
脾臓チロシンキナーゼ阻害薬は、自己抗体が結合した血小板を破壊するマクロファージの働きを抑制します。また、自己抗体の産生を抑制する効果も知られています。これらにより、血小板数を増やします。薬の種類は飲み薬です。
副作用として下痢、高血圧、好中球減少、感染症にかかりやすくなる、肝機能障害などが挙げられます。
胎児性Fc受容体(FcRn)阻害薬
胎児性Fc受容体(FcRn)阻害薬は、自己抗体を含むIgG型免疫グロブリンを減らします。これにより血小板数を増やします。薬の種類は注射薬(点滴静脈注射)です。
副作用は頭痛、感染症、急性輸液反応などです。
免疫グロブリン大量療法
緊急時の治療や外科処置を行う患者さんに行われます。
血液の中にある免疫グロブリンを取り出し薬にしたもの(免疫グロブリン製剤)を大量に投与し、自己抗体が結合した血小板を破壊するマクロファージの働きを抑え血小板を増やします。
投与法は点滴静脈注射によって投与します。
妊娠中の患者さんが血小板数を増やす際に使われることもあります2)。
副作用として、発熱、頭痛、じんま疹やアナフィラキシーショックなどがあります。
ステロイドパルス療法
緊急時や外科処置を行う患者さんに用いられます。
大量の副腎皮質ステロイドを点滴静脈注射します。
妊娠中の患者さんが血小板数を増やす際に使われることもあります2)。
有害事象として気分障害や高血糖があります。その他に副腎皮質ステロイドで紹介した一般的な副作用がみられます。
血小板輸血
緊急時の治療や外科処置を行う患者さんに用いられます。
濃厚血小板製剤を点滴投与します。最も早く止血効果を得られる可能性がある一方、血液中に存在する自己抗体の影響で点滴投与された血小板の寿命は短く、血小板数が増加する効果は短期間にとどまります1)。自己抗体の影響を弱める免疫グロブリン大量療法と併用することで、血小板増加効果が得られやすくなります。
副作用として、発熱やじんましん、アナフィラキシーなどが挙げられます。
- 1)柏木浩和 ほか(厚生労働省難治性疾患政策研究事業 血液凝固異常症等に関する研究班「ITP治療の参照ガイド」作成委員会).成人特発性血小板減少性紫斑病治療の参照ガイド 2019改訂版.臨床血液60(8):877-896,2019
- 2)宮川義隆 ほか(厚生労働科学研究費補助金 難治性疾患克服研究事業 血液凝固異常症に関する調査研究班 妊娠合併ITP診療の参照ガイド作成委員会).妊娠合併特発性血小板減少性紫斑病診療の参照ガイド.臨床血液55(8):934-947,2014
監修:埼玉医科大学病院 血液内科 教授 宮川 義隆 先生




